Холецистит — воспаление слизистой желчного пузыря, при котором нарушается нормальный отток желчи из печени. У пациента с таким диагнозом движение желчи через желчевыводящие протоки и двенадцатиперстную кишку нарушается, что приводит к болям, дискомфорту в области желчного, а если не заниматься лечением — к серьезным осложнениям заболевания.
Более того, холецистит относится к одному из наиболее частых недугов в гастроэнтерологии. По статистическим данным от экспертов ВОЗ, хронический холецистит присутствует практически у 20% от всех взрослых людей на планете. Но чаще всего недуг диагностируется у женщин в возрасте порядка 40-45 лет.
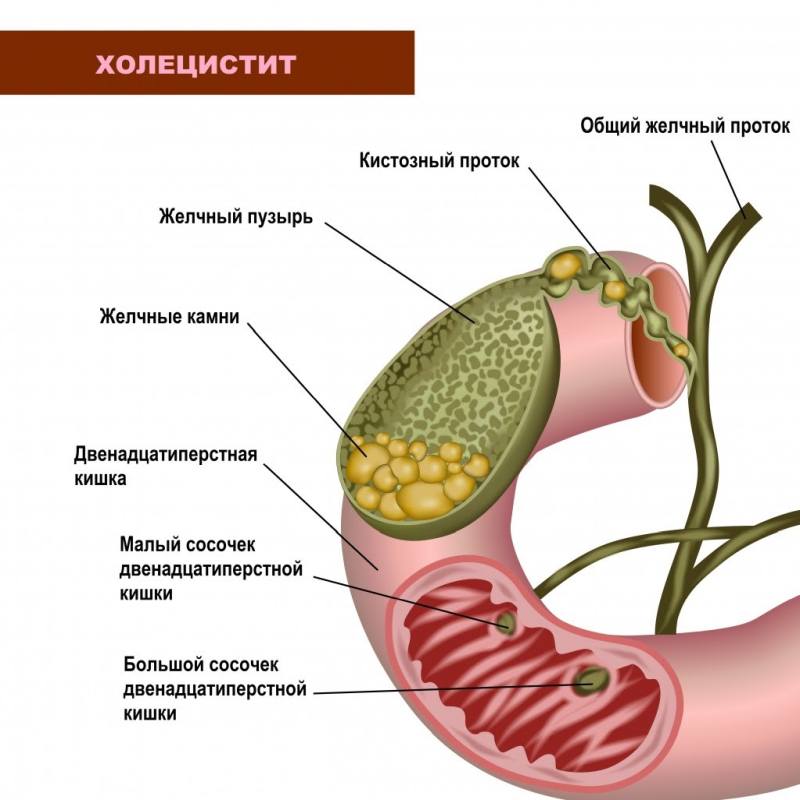
Разновидности холецистита
По «клинике» заболевания холецистит может быть:
- Острым.
- Хроническим.
- Хроническим с периодами обострений.
Первая форма в большинстве случаев развивается быстро (всего пару часов), что обусловлено перекрытием (обструкцией) протоков желчного пузыря конкрементами. То есть причиной развития холецистита в 90% случаев становятся камни в желчном, и только в 10% провоцирующими факторами становятся какие-то сопутствующие системные поражения органов (часто тяжелые).
Острый холецистит дает о себе знать такими клиническими проявлениями:
- тошнота (систематически);
- рвота (систематически);
- горечь во рту;
- желтушность склер глаз и кожных покровов (редко);
- проблемы с дефекацией (переходящие);
- субфебрильная температура тела;
- сильные резкие боли в области правого подреберья.
Хроническая форма холецистита протекает с более «смазанными» симптомами. К примеру, пациенты жалуются на боли ноющего характера в правом подреберье, систематическими проявлениями тошноты (она довольно редко приводит к рвоте), чувством сильной усталости.
Более того, при хроническом протекании заболевания пациент может чувствовать лишь преходящие ноющие боли в области правого подреберья без каких-либо дополнительных симптомов.
Вот почему важно систематически посещать врача и проверять свой организм, ведь чем раньше начать лечение заболевания (не важно, какого именно), тем выше шансы полностью поправиться и избавиться от риска серьезных осложнений.
При определенных факторах хронический холецистит может время от времени обостряться. В таких случаях пациента может начать мучить частая рвота, которая не приносит облегчения (обычно она возникает после приема в пищу жирных жареных блюд).
Причины развития холецистита и диагностика заболевания
Среди основных факторов, которые могут спровоцировать развитие холецистита:
- вынашивание ребенка;
- проблемы с оттоком желчи;
- избыточная масса тела;
- деформация желчного;
- нарушение метаболизма;
- инфекционный процессы в организме;
- воспаления органов брюшной полости;
- заболевания эндокринного характера;
- сидячий и малоподвижный образ жизни;
- генетическая предрасположенность;
- неправильное питание;
- кислородное голодание слизистых оболочек желчного;
- некоторые паразиты (например, лямблии);
- панкреатит (повреждает стенки пузыря).
Для подтверждения или опровержения диагноза «холецистит», гастроэнтеролог (или терапевт) обычно направляет пациента на дополнительные исследования органов брюшной полости. В них входят такие мероприятия:
- Взятие печеночных проб и биохимия крови (для дальнейшего лабораторного исследования под микроскопом).
- УЗИ органов брюшной полости: печени, поджелудочной железы, желчного пузыря и его протоков.
- Ультрасонография (выполняется довольно редко).
- МРТ с контрастом.
- Холецистохолангиография (подразумевает введение в желчные протоки контрастного вещества и выполнение рентгена).
- КТ органов брюшной полости.
Конкретный метод диагностики выбирает доктор, опираясь на симптоматику и общее состояние здоровья пациента. К примеру, УЗИ позволяет выявить воспалительные процессы и присутствие в желчном пузыре конкрементов, а осложнения недуга намного легче проследить, если сделать МРТ (магнитно-резонансную томографию).
Лечение холецистита
Если речь идет об острой форме холецистита, человек нуждается в срочной госпитализации. Если же человек страдает от хронических проявлений недуга, ему может быть показана медикаментозная терапия без необходимости ложиться в больницу.
В зависимости от типа болезни, ее проявлений и состояния пациента, лечение при холецистите обычно сводится к:
- приему специальных препаратов, улучшающих отток желчи;
- соблюдению специальной диеты, которую подберет врач;
- холецистэктомии — резекции (удалению) желчного пузыря.
Говоря о таблетках, можно выделить следующие препараты, которые чаще всего назначаются врачами при холецистите (начинать их пить самостоятельно нельзя — первым делом нужно обязательно проконсультироваться с врачом):